老年患者:个人决策vs家庭决策
Decision Making and Sharing for Elderly Patients
王洪奇
(原南京铁道医学院医学人文学系特聘教授、旅美学者)
老年患者的临床决策是一个非常复杂的过程,主要存在两种类型的家庭主义决策模式,如下图所示:
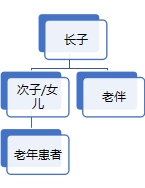 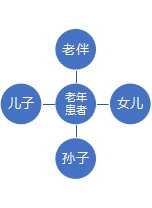
(威权的家庭主义决策) (民主的家庭主义决策)
老年患者决策包括:看不看病、是否做特殊诊断、住不住院、做不做手术、进不进ICU病房、插不插管(包括鼻饲)、上不上呼吸机、是否需要临终关怀/姑息治疗、以及殡葬方式,等。决策过程的影响因素有:家庭收入、家庭成员之间(经济)利益关系、“谁出钱”(这是最关键或者决定性的因素)、情感、老年患者的机体状况和认知水平、患者及家属的知识水平以及对于疾病的知晓情况与预期、疾病种类及严重程度、诊疗水平以及医患沟通情况、其它因素还包括诸如宗教、文化、家庭文化、是否独生子女等等。极其特殊的情况:针对鳏寡老人的社区决策以及针对特殊人物(如囚徒等)的机构决策。影响决策的因素:
|
决策
类型
|
患者
以及
家庭
收入
|
家庭
经济
利益
关系
|
情感
关系
以及
心理
|
老年
患者
身体
条件
|
知识水平以及对于疾病的认知与期望值
|
疾病
种类
以及
严重
程度
|
诊疗
水平
预期
以及
医患
沟通
|
宗教
家庭
文化
独生
子女
|
|
老年患者个人决策
|
个人
收入
高
|
不
密切
|
淡薄
个人的切身感受
|
良好
|
知识水平高期望值高
自主性
|
不严重
或者极其严重
|
沟通好诊疗水平高
|
具有某些宗教信仰
|
|
协商基础上的家庭决策
|
高
收入
家庭
|
密切
|
情感
密切
|
较差
|
家庭成员知识水平较高期望值不高
|
不严重或者久病
|
沟通好但是诊疗水平一般或预期差
|
具有某些宗教信仰
|
|
子女
决策
|
低
收入
家庭
|
不
密切
|
淡薄
较客观,同理心
|
较差
|
患者知识水平差缺乏自主性
|
难恢复较严重新发现
|
沟通差诊疗及预期差
|
没有宗教信仰
|
|
其它
|
|
|
|
|
|
|
|
|
威权的家庭主义模式:看病在很大程度上需要自费(特别是需要子女支付)。报销比率偏低、报销范围局限,例如治疗肿瘤的靶向药(免疫疗法)。特别是对于家庭经济基础薄弱的大众患者,往往需要整个家庭成员支付老年患者的诊疗费用。成年子女(特别是经济收入水平高者、社会地位高、知识丰富者)是主要决策者。威权的家庭主义决策模式的本质依然是经济基础决定话语权,很多家庭决策不是基于爱与情感以及对于疾病本身的考量,而是出于成本-效益分析。当然对于整个家庭成员来说,这也是一种无奈的决策方式。
威权的家庭主义模式下,家属做出代理同意的决策类型可以划分为两种类型的代理同意(Proxy Consent):一是翻译性、解释性代理同意(Interpretive Consent),二是建设性、构造性代理同意(Constructive Consent)。两种代理同意的语言表述形式不同,翻译性、解释性代理同意是直接引语或者间接引语的语言形式,属于事实判断性质,第三人称表述方式,表达患者本人的意愿:“我的亲属(患者)让我转告您(医生),他/她希望的治疗方式(或者意见)是……”;建设性、构造性代理同意是价值判断(命题)式的语言形式,主语是第一人称,表达代理人的意见:“作为患者的亲属,我认为恰当的诊疗方案应该是……”。这两种不同类型的代理同意的有效性是不一样的。
|
|
对患者本人有利
Benefit
|
对患者本人有害
Harmful
|
|
翻译性代理同意
Interpretive Consent
|
有效
Valid
|
有效
Valid
|
|
建设性代理同意
Constructive Consent
|
有效
Valid
|
无效
Invalid
|
在临床工作中,判定两种不同类型的代理同意方法的三种方式:1、来自患者亲属的证据:(1)物证:授权、委托书等文本材料。(2)人证:相关责任人能够有充分证据证明是患者本人意见。2、医生的主观判断:(1)经验:医务工作者根据长期的临床工作经验,在常规情况下,患者亲属(代理人)应该是怎样的意见,若代理人明显违背并且不能提供患者本人的委托或授权的,可认为是无效代理同意。(2)患者与家属(代理人之间)明显存在严重利益冲突,代理意见明显将患者置于危险的境地,而疾病及患者的身体状况说明应给与恰当治疗,可以认为无效。3、无法确定时可以提请上级医生、科室主任、医院伦理委员会(IRB)或者其他相关部门裁决,也可以参照一些国家的做法,由医生决定治疗方案。
医生-患者-家属三者之间的关系:传统型、理想型和现实。
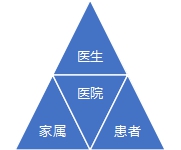 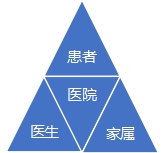 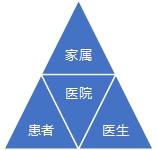
传统型 理想型 现实
传统的医患关系模式是以医务工作者为核心的父权主义模式(权威主义模式),理性的医患关系模式是以患者为中心的合作与互助、分享决策的民主模式,现实情况往往是由患者家属主导诊疗过程,是患者家属主导模式。医务工作者在很多情况下实际上是在与患者家属分享决策的过程。或许是由于医生与患者家属更容易沟通,而不是与患者。因为老年患者,年龄导致的心理问题,认知障碍,以及患者本人对于生的渴望与对于医疗技术的过高苛求。都使得医患沟通存在比较严重的障碍。相对而言,与患者家属的沟通能够比较理性地讨论一些深层次的问题。再由患者家属与患者慢慢解释。更多的情况下,或许是由于很多医患纠纷其实不是医生与患者的纠纷而是医生/医院与患者家属(监护人)之间纠纷。因此医生与患者家属充分沟通是减少可能的医患纠纷的重要手段。因此相对应的临床决策模式是:医生---患者家属---老年患者。例如医院惯用的让患者家属签字,特别是某些特殊诊断治疗措施,即是这一现实情况的充分体现。按照医院的说法,一旦发生医疗事故,引起纠纷,大多数情况下,都是医方与患者家属打官司,因此患者家属决策并签字便是最好的选择。这是我们与西方国家不同的地方。就其根本原因,差异并非来源于文化,而是谁出钱谁说了算。老年患者看病,出钱的是家属,照顾患者的也是家属,因此患者家属说了算。
按照弗莱彻(Joseph Fletcher)境遇论伦理学,“惟有爱的诫命是绝对的至善”(Only the command to love is categorically good)。境遇论伦理学认为生命伦理学具有唯一的一个律法——“爱”(agapē),其它任何有关“智慧”(sophia)的规则和律法都或多或少地依赖于这一唯一的律法,并且在一项特殊的“决定”(kairos)的确定过程中“负责任的自我在这种境遇中”(responsible self in the situation)决定着是否“智慧”能够服务于“爱”。因此笔者认为,一切行为的动机都出自于对于患者的关爱,出自于责任义务,出自于对于愈后的理性预测。老年患者如果具有自主性能力,并且疾病不是绝症的时候,应尽可能地告知患者本人,除非患者明确表示不希望知道本人的病情。如果老年患者没有自主性能力,包括知识或者是疾病导致的自主性的丧失(例如老年痴呆症、脑出血引起休克等),则应告知家属,由家属做出代理同意意见。如果检查发现老年身患绝症,即使是患者有自主性,医务工作者还是要与家属协商,在协商的基础上,在患者身心能够承受住压力的前提条件下,尽快告知患者疾病情况。这一条与西方国家存在比较大的差异。不仅仅由于文化的差异,主要还有前面所述的经济利益关系、文化水平等方面因素的影响。笔者倾向于认为还是应该尽早直接告知患者本人,而不应该向老年患者本人隐瞒他自己的病情。早一点知道自己的病情,老年患者可以提早做一些身后事情的准备工作。
身体是思想和灵魂的载体。我们每一个人都应该认真关注我们自己的身体,为自己的身体作主,做自己身体的主,让思想和灵魂寓于健康的体魄,让身体听从思想和灵魂的调遣,体现亚里士多德所说的健康之美德。 |